PELVIC UNIT- CENTRO PER LA CURA DEL COMPARTIMENTO PELVICO
Via Antonio di Rudinì, 8, 20142 Milano MI
Descrizione attività
Le patologie del compartimento pelvico hanno un notevole impatto negativo sulla qualità di vita delle donne. Si stima che il 55,6% della popolazione femminile di età compresa tra i 50 e 59 anni soffra di una patologia nell’ambito della statica e dell’alterata funzione degli organi alloggiati in pelvi. Oltre 2 milioni di donne fra i 35 e i 65 anni solo in Italia soffre di incontinenza urinaria (fonte FIU), l’incidenza diventa maggiore dopo i 65 anni.
Questi organi, utero, vescica, uretra e retto possono presentare alterazioni del loro status anatomico isolate o più spesso associate, da qui nasce l’esigenza di una presa in carico della donna da un punto di vista diagnostico e terapeutico che veda la collaborazione di più specialisti: questo dialogo tra di diverse specialità configura la "Pelvic Unit" il cui staff multidisciplinare comprende colonproctologo , urologo, ginecologo, fisioterapista, terapista del dolore.
Il Servizio è punto di riferimento per le donne con patologie del compartimento pelvico, una diagnosi che realmente si avvalga della multidisciplinarità, un programma terapeutico medico o chirurgico personalizzato e realizzato in condivisione, un follow up riabilitativo o di semplice controllo della stabilizzazione della condizione raggiunta, solido e affidabile.
Principali patologie e trattamenti
Condizioni patologiche afferenti l’Unità Pelvica:
- Alterazioni della funzione dello sfintere anale: incontinenza o ipertono, ragade, fistola anale;
- Alterazioni della funzione urinaria: incontinenze, ritenzioni, urgenza minzionale, cistite interstiziale, sindrome da vescica iperattiva, cistiti ricorrenti;
- Prolasso genitale, vescicale, rettale singoli o combinati;
- Dolore pelvico cronico, neuropatia del pudendo, vulvodinia.
In relazione alla valutazione dello specialista la proposta diagnostica può prevedere diversi esami e approfondimenti a seconda della specificità e necessità del singolo caso, con indagini personalizzate:
- In ambito ginecologico:
- Eco-Doppler pelvico. - In ambito urologico:
- Rx Fistolografia;
- Uretrocistoscopia;
- Ecografia apparato urinario;
- Esame urodinamico completo;
- Uroflussometria. - In ambito coloproctologico:
- Ecografia endo-anale ed endo-rettale con sonda rotante e ricostruzione tridimensionale;
- Manometria Ano-Rettale;
- Ano e Rettoscopia. - In ambito neurologico:
- EMG (ElettroMioGrafia) perineale;
- Riflessi Sacrali e PESS (Potenziali Evocati Somato-Sensoriali) del nervo pudendo.
Trattamenti terapeutici:
- Terapia medica e follow up;
- Terapia medica e terapia riabilitativa;
- Trattamento mini-invasivo (iniezione Botox, ac. Ialuronico e altri filler) della cistite interstiziale/vescica iperattiva;
- Trattamento chirurgico incontinenza urinaria da sforzo: suburetral sling e mini sling;
- Trattamento robotico del prolasso compartimento anteriore e apicale: sospensione laterale sec Dubuisson, tricompartimentale Sacrocolpopessi;
- Trattamento chirurgico con approccio mininvasivo robotico del prolasso tricompartimentale;
- Sacrocolporettopessi;
- Trattamento chirurgico con approccio mininvasivo robotico del prolasso rettale isolato: Rettopessi ventrale secondo D’Hoore;
- Trattamento chirurgico per via perineale dei disturbi funzionali del retto in pazienti anziani fragili;
- Trattamento chirurgico con ricostruzione fasciale endogena sec tecnica tradizionale per via vaginale nelle donne anziane;
- Trattamento chirurgico robotico delle recidive di prolasso in donne già trattate chirurgicamente;
- Trattamento del dolore nella nevralgia del nervo pudendo.
La Pelvic Unit è una struttura complessa che prevede la collaborazione di professionisti diversi al fine di porre al centro le esigenze del singolo paziente. In questa realtà la multidisciplinarietà è istituzionalizzata: il paziente viene visitato e ascoltato da tutti i professionisti che compongono la Pelvic Unit secondo le necessità stabilite, viene effettuata una diagnosi e consequenzialmente si stabilice un percorso terapeutico e riabilitativo personalizzato.
Si tratta di una struttura integrata, dotata di ginecologi, neurologi, urologi, psicologi, infettivologi, coloproctologi , nutrizionisti, endoscopisti, radiologi, psichiatri e personale infermieristico specializzato nella riabilitazione in grado di farsi carico del paziente a trecentossessanta gradi. Parliamo in particolare di pazienti che soffrono di patologie quali neuropatia del pudendo, cistite interstiziale, dolore pelvico cronico ma anche chi non riesce a risolvere un problema di prolasso, di incontinenza urinaria o fecale .
La pelvi maschile e femminile alloggia infatti organi appartenenti ad apparati diversi, la cui patologia genera anomalie sul piano funzionale e anatomico che possono configurarsi come isolate o più spesso associate tra loro. Sia in fase diagnostica che terapeutica questa vicinanza e sinergia tra gli organi interessati interpella più specialità a confrontarsi al fine di produrre un consulto e quindi una strategia terapeutica efficace.
A tale scopo le specialità coinvolte da distretti affini si radunano nella struttura che configura l’Unità Pelvica il cui scopo è il confronto fluido tra specialisti, la gestione rapida del paziente nelle varie fasi diagnostiche clinico/strumentali e la produzione di un percorso terapeutico medico, chirurgico o riabilitativo personalizzato ed efficace.
Nel mantenimento ciascuno della propria specifica professionalità settorializzata, i professionisti afferenti alla Pelvic Unit riescono, grazie alla collaborazione, a rispondere in modo rapido ed esaustivo al disagio del paziente, riducendo il rischio di dispersione su più strutture ospedaliere, l’abbandono del paziente all’autogestione e l’aggravio sul medico del territorio, della gestione di un percorso non standardizzato.
I benefici che derivano da una stretta collaborazione e dall'elevata specializzazione di un gruppo di lavoro multidisciplinare sono stati dimostrati in numerose pubblicazioni europee . Al contrario, la frammentazione e dispersione delle risorse che si verifica in presenza di un lavoro non organizzato e non codificato genera un effetto di insicurezza e inefficace presa in carico nel paziente.
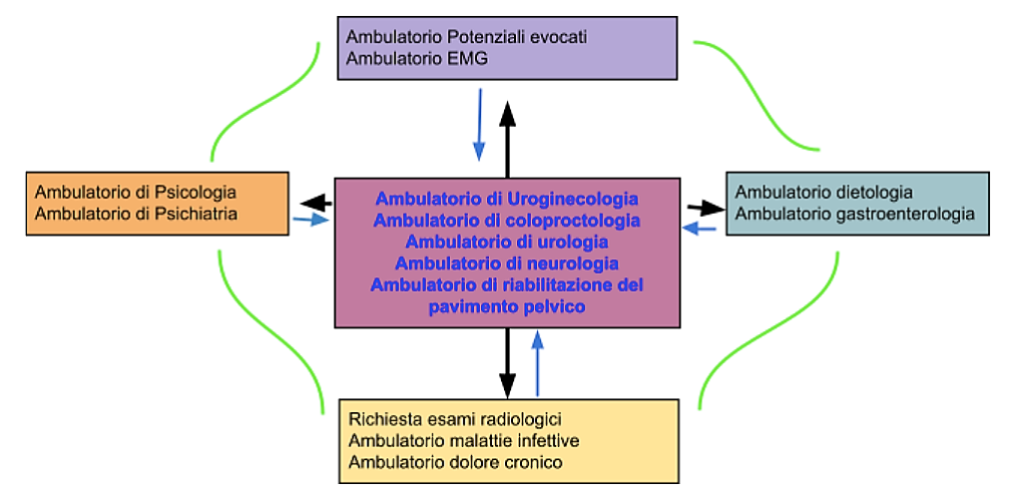
La Pelvic Unit si struttura in un core team, un team di supporto, un case manager e un referente scientifico infermieristico.
- Core team: è costituito dagli specialisti più frequentemente coinvolti che comprendono gli ambulatori di I livello:
- Ginecologo:
- Ambulatorio di uroginecologia
- Ambulatorio di riabilitazione del pavimento pelvico
- Ambulatorio di riabilitazione del pavimento pelvico della puerpera e della pz gravida.
- Urologo
- Colonproctologo
- Neurologo
- Ginecologo:
- Team di supporto: costituito dagli specialisti che, su richiesta del Core Team vengono coinvolti nella discussione clinica multidisciplinare e nell'approfondimento diagnostico terapeutico di casi selezionati negli ambulatori di I livello:
- Terapista del dolore
- Radiologo
- Endoscopista
- Gastroenterologo
- Psicologo
- Psichiatra
- Infettivologo
- Dietologo
- Neurologo
- Ambulatorio di elettromiografia del pavimento pelvico
- Ambulatorio dei Potenziali Evocati
E' possibile prenotare muniti di impegnativa del medico di medicina generale o dello specialista ambulatoriale, con indicazione di "visita uroginecologica"
Prenotazione con il Servizio Sanitario Nazionale
Prenotazione in Regime di Libera Professione
Pavimento pelvico e chirurgia robotica: tra tradizione e innovazione
La chirurgia pelvica ricostruttiva è la branca di chirurgia ginecologica che si rivolge alla correzione delle disfunzioni del pavimento pelvico sia in termini di ripristino dell’anatomia che della funzione legata ai singoli organi coinvolti dall’alterazione della statica.
In questo settore si inserisce la chirurgia mini-invasiva robotica che rappresenta oggi la più innovativa e valida alternativa sia alla chirurgia laparotomica tradizionale sia alla chirurgia laparoscopica convenzionale permettendo di effettuare con estrema accuratezza procedure complesse in ambito ricostruttivo utilizzando materiali protesici atti a ottimizzare la resistenza delle fasce pelviche endogene.
Il robot accomuna i vantaggi sia dell'approccio laparotomico sia di quello laparoscopico : attraverso piccole incisione di circa 1-2 cm, il chirurgo utilizzando il robot è in grado di operare con una straordinaria precisione, minimizzando l'entità del dolore ed i rischi associati alle ampie incisioni, garantendo contemporaneamente un più rapida convalescenza ed una miglior qualità di cura.
I principali potenziali benefici per le pazienti attribuibili al Sistema Chirurgico Robotizzato includono:
- minor dolore post-operatorio;
- riduzione significativa della perdita ematica intraoperatoria;
- minor rischio di trasfusione di sangue;
- piccole cicatrici chirurgiche;
- breve degenza ospedaliera;
- rapida convalescenza e ritorno all'attività lavorativa;
- migliori risultati estetici;
- in molti casi, migliori risultati di cura.
Le caratteristiche peculiari del Sistema Chirurgico Robotizzato includono:
- la posizione del chirurgo, che non è al tavolo operatorio, ma manovra gli strumenti tramite un’apposita consolle
- la visione tridimensionale attraverso la consolle chirurgica;
- la presenza di quattro o tre bracci meccanici che sorreggono gli strumenti endoscopici e la telecamera filtrando e correggendo i fisiologici tremori del movimento umano ;
- l’estrema manovrabilità degli strumenti endoscopici stessi dotati di sette gradi di libertà di movimento.
Tali caratteristiche permettono al chirurgo di operare con una precisione ed accuratezza superiori a quelle fino ad oggi possibili con la laparoscopia tradizionale.
QUALI INTERVENTI IN CHIRURGIA ROBOTICA ?
1. PROMONTOFISSAZIONE:
La procedura consiste nella sospensione della volta vaginale (nelle pazienti che hanno rimosso l’utero precedentemente) , o della cervice uterina a una parte del bacino osseo (promontorio del sacro) attraverso l’utilizzo di una protesi a forma di Y. Il braccio lungo della Y viene fissato al legamento pre-sacrale , mentre le braccia corte vengono suturate alla cupola vaginale , alla cervice uterina , alla parete vaginale anteriore al di sotto e a sostegno della vescica , ai muscoli elevatori dell’ano posteriormente consentendo di modulare a seconda del difetto , grado e sede di correzione . Nei casi di isterocele (prolasso dell’utero), può essere eseguita prima della sospensione una isterectomia sub totale ovvero la rimozione del corpo dell’utero e del fondo. La cervice uterina che rimane viene solidarizzata alla protesi .In alternativa è possibile mantenere l’utero e procedere alla sua sospensione con protesi al promontorio del sacro. Per maggiori informazioni: Chirurgia ginecologica robotica
2. SOSPENSIONE LATERALE DEGLI ORGANI PELVICI - secondo Dubuisson:
La procedura consiste nella sospensione di utero e vescica attraverso una protesi a forma di T il cui flap anteriore è suturato tra vescica e vagina e alla cervice uterina e le due braccia laterali vengono sviluppate a livello della parete addominale, lateralmente, praticando una piccola incisione cutanea di meno di un cm al di sopra della spina iliaca destra e sinistra. Le braccia della protesi non vengono in genere suturate alla fascia dei muscoli dell’addome, ma lasciate al disotto di questa senza tensione. Questo tipo di intervento è indicato nei casi di prolasso genitale avanzato che interessa utero o volta vaginale e vescica. L’utero viene mantenuto e ricollocato centralmente alla pelvi. Il mantenimento dell’utero, oltre a garantire una migliore statica della pelvi, rende possibile una gravidanza futura nelle donne in età fertile. Anche se i dati della letteratura sull’outcome in questi casi sono ancora scarsi. Per maggiori informazioni: Chirurgia ginecologica robotica
Dirigenti Medici
OSTETRICIA E GINECOLOGIA
Dr. Stefano Manodoro - responsabile SS Uroginecologia e riabilitazione del pavimento pelvico
Dr.ssa Sara Bosio
Dr.ssa Marta Cicuti
UROLOGIA
Dr. Barbara Mangiarotti
Dr. Paolo Bernardini
Dr. Mattia Nicola Sangalli
COLOPROCTOLOGIA
Prof. Paolo Pietro Bianchi
Dr.ssa Raffaela Vailati
ENDOSCOPIA DIGESTIVA
Dr. Luca De Luca
NEUROLOGIA
Prof. Alberto Priori
Dr.ssa Manuela Zardoni
GASTROENTEROLOGIA
Prof. Pier Maria Battezzati
Dr.ssa Alessandra Losco
DIETOLOGIA E NUTRIZIONE CLINICA
Dr.ssa Paola Lanzi
PSICOLOGIA CLINICA
Prof.ssa Elena Vegni
Dr.ssa Valentina Lacelli
RADIOLOGIA
Dr. Ruggero Vercelli
PSICHIATRIA
Prof. Armando D'Agostino
MALATTIE INFETTIVE
Prof.ssa Giulia Marchetti
AMBULATORIO DOLORE CRONICO
Prof. Davide Chiumello
Dr. Paolo Formenti
Dr.ssa Laura Albonico
Dr.ssa Laura Stabile
Dr.ssa Ilaria Mauri
Dr.ssa Anna De Bona
AMBULATORIO DI RIABILITAZIONE DEL PAVIMENTO PELVICO
Dott.ssa Alice Gianola - ostetrica
Dott.ssa Santoro Iolanda - infermiera
- Mail: ambulatorio.pelvico@asst-santipaolocarlo.it
- Mail: gin-pavimentopelvico@asst-santipaolocarlo.it
- Tel: 02/8184.4485
Dal lunedì al venerdì dalle 13.00 alle 15.00.
- Tel: 348/7997656
Dal lunedì al venerdì dalle 9.00 alle 15.00.
Ultimo aggiornamento: 18/11/2025